Глава 9. ПРЕДМЕТ И СОДЕРЖАНИЕ РАДИАЦИОННОЙ ГИГИЕНЫ. ОСНОВНЫЕ ЗАКОНОМЕРНОСТИ ДЕЙСТВИЯ ИОНИЗИРУЮЩЕГО ИЗЛУЧЕНИЯ НА ОРГАНИЗМ
Глава 9. ПРЕДМЕТ И СОДЕРЖАНИЕ РАДИАЦИОННОЙ ГИГИЕНЫ. ОСНОВНЫЕ ЗАКОНОМЕРНОСТИ ДЕЙСТВИЯ ИОНИЗИРУЮЩЕГО ИЗЛУЧЕНИЯ НА ОРГАНИЗМ
Ионизирующие излучения существовали на Земле всегда, с момента ее возникновения. В определенные периоды развития Земли они имели значительные колебания и, несомненно, сыграли большую роль в возникновении жизни как мутагены.
9.1. ИСТОРИЯ РАЗВИТИЯ
РАДИАЦИОННОЙ ГИГИЕНЫ
Изучение ионизирующего излучения началось с конца XIX в., когда были сделаны два выдающихся открытия: в 1895 г. Вильгельмом Конрадом Рентгеном был открыт новый, неизвестный до этого вид излучения, названный впоследствии рентгеновскими лучами. В 1896 году Анри Беккерель, изучая соли урана и случайно оставив их в темноте возле фотопленки, заметил на пластинке следы почернения - фототреки. Из этого следовало, что уран самопроизвольно испускает невидимые лучи. При распаде урана образуется радий, поэтому Мария Кюри назвала это явление радиоактивностью, а само излучение - ионизирующим излучением (ИИ).
Явление радиоактивности Мария Кюри и Пьер Кюри начали изучать в 1898 г. Один из элементов распада урана супруги назвали полонием в память о родине Марии Кюри Польше, а еще один - радием, поскольку по латыни это слово означает "испускающие лучи". Следует добавить, что буквально с открытия рентгеновских лучей, т. е. с 1895 г., они стали применяться в медицине и впервые - в Петербургском госпитале Военно-медицинской академии для целей диагностики.
Одновременно исследователи столкнулись с самым неприятным свойством ионизирующего излучения: с его воздействием на ткани живого организма. Беккерель положил пробирку с радием в карман и получил в итоге ожог кожи. Мария Кюри умерла, по всей видимости, от одного из злокачественных заболеваний крови. По крайней мере, 336 человек, работавших с радиоактивными веществами в то время, умерли в результате облучения.
Немало врачей-энтузиастов, рентгенологов и радиотерапевтов, стали жертвой поиска новых путей и методов облегчения страданий своих пациентов. Человечество высоко оценило их подвиг, воздвигнув им мемориал перед больницей им. Г. Е. Альберс-Шенберга в Германии, на котором высечены имена 186 рентгенологов и радиологов-врачей и ученых - жертв лучевых поражений. В 1959 г. в опубликованной "Книге почета" были напечатаны фамилии 360 человек (в том числе 13 фамилий наших соотечественников), умерших от радиационного поражения при работе с источниками ионизирующего излучения (ИИИ).
В 1899 г. виднейший английский физик Э. Резерфорд открыл -и -излучения, испускаемые при распаде радиоактивных веществ. В дальнейшем он создал теорию распада радиоактивных веществ и разработал теорию планетарной модели строения атома (1911 г.). В 1918 г. им же были открыты искусственные ядерные превращения, т. е. возможность превращения одних элементов в другие в результате бомбардировки протонами.
В 1930 г. было сделано одно из крупнейших открытий в области атомной физики - открытие нейтрона, элементарной частицы, не имеющей заряда и обладающей высокой проникающей способностью, так как она не притягивается и не отталкивается ядрами облучаемых атомов. С помощью бомбардировки нейтронами получено большое количество искусственных радиоактивных изотопов. Помимо этого, открытие нейтронов позволило высказать гипотезу, что атомные ядра состоят только из протонов и нейтронов. Эту гипотезу выдвинул советский физик Д. Д. Иваненко
в 1932 г.
В январе 1939 г. немецкие радиохимики О. Ган и Ф. Штрас-сман опубликовали результаты своих исследований по облучению нейтронами урана. Оказалось, что при этом происходит распад ядра урана, а Л. Мейтнер, О. Фриш и Ф. Жолио-Кюри показали, что при распаде ядра урана испускаемые осколки деления обладают огромной кинетической энергией. В этот период Э. Ферми, Ф. Жо-лио-Кюри и другие установили, что при делении ядра урана на осколки выделяется несколько свободных нейтронов, которые, по-
падая в соседние ядра атомов урана, могут вызывать деление их, т. е. реакция в этом случае приобретает цепной характер.
Открытие цепной реакции деления урана предоставило невиданные возможности практического использования ядерных реакций в самых различных областях: энергетической, химической, технической, медицинской и др.
Итальянский физик Э. Ферми уже 2 декабря 1942 г. создал в Чикаго первый атомный реактор. В США в спешном порядке начали изготовление атомных бомб, и в августе 1945 г. первые из них были сброшены на японские города Хиросиму и Нагасаки. В этот же период теоретически была установлена возможность осуществления реакции синтеза легких ядер - термоядерной реакции. После известия о применении ядерного оружия в Японии перед советскими учеными была поставлена задача чрезвычайной сложности: создать отечественное ядерное оружие в кратчайший срок. Под руководством И. В. Курчатова 25 декабря 1946 г. в СССР осуществлена управляемая цепная реакция деления ядер урана на первом ядерном реакторе. 29 августа 1949 г. была испытана первая советская атомная бомба. В 1953 г. в СССР была создана и испытана А. Сахаровым первая водородная бомба, т. е. создано термоядерное оружие.
Параллельно осваивался и мирный атом. В 1954 г. в г. Обнинске (под Москвой) была сооружена первая в мире АЭС, которая проработала 30 лет.
В настоящее время альтернативы ядерной энергетике нет. В мире эксплуатируются около 400 АЭС; имеются государства, где до 80 % энергии вырабатывают АЭС (например, Франция). Во Франции на АЭС не было ни одной внештатной ситуации. В Ираке, где АЭС строили французы, не был поврежден ни один атомный реактор даже при прицельной бомбардировке военно-воздушными силами США (1992 г.), так как атомные реакторы опускаются под землю и закрываются плитой.
Энергия атома используется при производстве искусственных белков, для опреснения морской воды, в химической промышленности - для получения веществ и материалов с заранее заданными свойствами; в пищевой промышленности - для продления сроков хранения рыбы, птицы, мяса, овощей путем стерилизации и пастеризации изделий. Широкое применение в промышленности нашли всевозможные радиоизотопные приборы для контроля и автоматизации производственных процессов (уровнемеры, толщиномеры, дымоизвещатели).
Для обнаружения дефектов в отливках и сварных швах деталей широкое распространение получили методы гамма- и рент-
генодефектоскопии. Контроль изделий с помощью рентгеновского и гамма-излучений в настоящее время применяется в металлургии, судостроении, при строительстве газо- и нефтепроводов для проверки герметичности сварки каждого шва и т. д.
В легкой промышленности радиоактивные изотопы используются в установках для снятия зарядов статического электричества (особенно в производстве искусственного волокна). На пушных аукционах все шкурки проходят контроль с помощью ИИИ (измеряют толщину подпушка).
Создан новый арсенал средств борьбы с насекомыми посредством массовой стерилизации насекомых с помощью ИИ. Воздействие ИИ на семенной материал позволяет получить более продуктивные и устойчивые виды. Облучение зерна повышает сроки его хранения, уничтожает насекомых-вредителей. В ряде стран применяется облучение картофеля с целью предупреждения его прорастания. Облучением можно уничтожить трихинеллы в свинине и ленточных паразитов в мясе. Облучение фруктов и овощей позволяет задержать их созревание, уничтожить грибы и насекомых.
Широко применяется в науке метод меченых атомов: метод изотопного разделения, радиометрическое титрование, в частности в медицине. Значимость рентгеновского излучения в медицине в настоящее время трудно переоценить, а диагностика и лечение с помощью радиоактивных изотопов ряда заболеваний сегодня спасают жизнь десяткам тысяч больных.
9.2. ПРЕДМЕТ, СОДЕРЖАНИЕ И МЕТОДЫ РАДИАЦИОННОЙ ГИГИЕНЫ
Человечество прочно вступило в атомный век. Вместе с этим неизбежно растет число лиц, имеющих непосредственный профессиональный контакт с радиоактивными веществами и ИИИ. Ряд технологических процессов получения и применения атомной энергии сопровождается поступлением радиоактивных отходов в окружающую среду. Испытания атомно-водородного оружия образуют на всей планете новый нерегулируемый фактор радиационного воздействия на громадные массы человечества.
Это ставит перед гигиеной проблему защиты человека от поражающего действия ИИ. Для успешного решения этой проблемы необходимо знание основ ядерной физики и радиобиологии, санитарно-гигиенических условий работы с ИИИ. Радиационная гигие-
на изучает влияние ИИИ на человека и обосновывает гигиенические мероприятия в области радиационной безопасности (РБ).
По существу рождением новой отрасли гигиенической науки является январь 1958 г., когда был издан приказ Минздрава СССР о создании радиологических групп при крупных санитарно-эпидемиологических станциях. Окончательно формирование радиационной гигиены (РГ) как предмета научного исследования и преподавания было закончено в 1960 г., когда РГ, как самостоятельная наука, была включена в программу подготовки врачей на санитарно-гигиенических факультетах.
Большой вклад в развитие РГ внесли виднейшие представители советской гигиенической науки: А. А. Летавет, Ф. Г. Кротков, Н. Ю. Та-расенко, Л. А. Ильин, Г. М. Пархоменко, А. В. Быховский и др.
Радиационная гигиена подразделяется на промышленную и коммунальную. Предметом изучения радиационной гигиены являются источники излучения и здоровье человека.
Источники ионизирующих излучений имеют целый ряд особенностей:
- ИИ не определяются органами чувств человека даже в смертельной дозе. Обнаружить ИИ можно только с помощью дозиметрических приборов;
- характеризуются универсальностью фактора ионизирующего излучения (с ИИ сталкиваются все отрасли гигиенической науки);
- своеобразный эффект воздействия на живые организмы;
- характеризуются глобальностью радиационного фактора, т. е. радиоактивному загрязнению подверглась практически вся поверхность Земли.
К методам РГ относятся методы, которые используются другими отраслями гигиенической науки, и специфические методы радиационной гигиены:
1. Методы, применяемые в гигиенических исследованиях:
а) санитарное обследование состояния окружающей среды и условий жизни изучаемых контингентов населения;
б) лабораторно-аналитические методы исследования образцов объектов окружающей среды: воздуха, воды, почвы, пищевых продуктов, строительных материалов, а также тканей и органов человека и животных;
в) экспериментальные наблюдения и исследования, проводимые в натурных и лабораторных условиях;
г) санитарно-статистические исследования, включая санитарную демографию, а также математический анализ, применяемый для прогнозирования и решения поставленных задач.
2. Специфические методы РГ:
а) радиометрические;
б) дозиметрические и биодозиметрические;
в) радиохимические;
г) гамма-спектрометрические;
д) радиационная генетика и другие методы исследования.
9.3. ОСНОВНЫЕ ЗАКОНОМЕРНОСТИ БИОЛОГИЧЕСКОГО ДЕЙСТВИЯ ИОНИЗИРУЮЩЕГО ИЗЛУЧЕНИЯ НА ОРГАНИЗМ ЧЕЛОВЕКА
Радиация по своей природе вредна для жизни. Малые дозы облучения могут "запустить" не до конца еще установленную цепь событий, приводящую к раку или к генетическим повреждениям. При больших дозах радиация может разрушать клетки, повреждать ткани органов и явиться причиной скорой гибели организма.
Ионизирующие излучения любого вида не имеют избирательного действия, т. е. они влияют на все ткани и системы организма без исключения. Величина поглощенной энергии радиоактивного излучения, при которой наступает заметный биологический эффект, незначительна. Невелико и число ионизированных молекул в биологических тканях даже при смертельных дозах.
Наши органы чувств не улавливают ионизирующего излучения, т. е. мы не ощущаем изменения свойств окружающей среды в момент излучения ни по температуре, ни по шуму, свету, давлению, запаху, цвету и т. д. Человек не получает сигнала бедствия от организма, поэтому возможно облучение в больших дозах. Установлено, что любое воздействие ионизирующего излучения небезразлично для организма.
Процессы взаимодействия ИИ с веществом клетки, в результате которого образуются ионизированные и возбужденные атомы и молекулы, являются первым этапом развития лучевого поражения. И свободные электроны, и ионизированные атомы, и молекулы не могут долго пребывать в таком состоянии и в течение следующих десяти миллиардных долей секунды участвуют в сложной цепи реакций, в результате которых образуются новые молекулы, включая и такие чрезвычайно реакционно-способные, как "свободные радикалы" (Н+;ОН-;НО2 - пероксид).
В течение следующих миллионных долей секунды образовавшиеся свободные радикалы реагируют как друг с другом, так и с дру-гими молекулами, и через цепочку реакций, еще не изученных до конца, могут вызвать химическую модификацию важных в биоло-
гическом отношении молекул, необходимых для нормального функционирования клетки.
Биохимические изменения могут произойти как через несколько секунд, так и через десятилетия после облучения и явиться причиной немедленной гибели клеток или таких изменений в них, которые могут привести к злокачественным новообразованиям.
ИИ вызывают острые поражения организма, т. е. острую лучевую болезнь, только начиная с некоторой минимальной или "пороговой" дозы облучения. Этим порогом является величина эквивалентной дозы 100 бэр. Начиная со 100 до 600 бэр биологический эффект облучения прямо пропорционален дозе излучения. В этом диапазоне доз можно конкретно ответить на вопрос, какие симптомы возникнут у человека и когда:
100 бэр - острая лучевая болезнь;
500 бэр в течение года - хроническая лучевая болезнь;
300 бэр - катаракта;
300 бэр - стерилизация;
400 бэр - эпиляция.
Разумеется, если доза облучения достаточно велика, облученный человек погибнет. Во всяком случае, очень большие дозы облучения порядка 100 Грей (Гр) вызывают настолько серьезные поражения ЦНС, что смерть, как правило, наступает в течение нескольких часов или дней. При дозах облучения от 10 до 50 Гр при облучении всего тела поражение ЦНС может оказаться не настолько серьезным, чтобы привести к летальному исходу, однако облученный человек, скорее всего, умрет через одну-две недели от кровоизлияний ЖКТ. При еще меньших дозах может не произойти серьезных повреждений ЖКТ или организм с ними справится, и, тем не менее, смерть может наступить через один-два месяца с момента облучения главным образом из-за разрушения клеток красного костного мозга - главного компонента кроветворной системы организма: от дозы в 3-5 Гр при облучении всего тела умирает примерно половина всех облученных.
Большая часть лучевых поражений возникает спустя длительный срок после острого однократного или хронического облучения. Они являются так называемыми отдаленными эффектами облучения, в отличие от непосредственных эффектов, к которым относят острую лучевую болезнь и сопутствующий ей симптомокомплекс.
К отдаленным эффектам относятся:
1. Сокращение продолжительности жизни. Дополнительное облучение в дозе 1 бэр сокращает продолжительность жизни от 3 до 7 дней.
2. Лучевые катаракты, которые возникают через несколько лет.
3. Злокачественные новообразования. Проявляются в период от нескольких до 40 лет. В среднем лейкемия появляется через 15 лет после облучения, рак - через 10-15 лет.
4. Эмбриотоксические эффекты, т. е. последствия облучения плода. Установлено, что плод весьма чувствителен к облучению, особенно в период органогенеза, т. е. на 4-12-й нед. беременности.
5. Генетические эффекты - врожденные уродства и нарушения, передающиеся по наследству.
Злокачественные новообразования, эмбриотоксические эффекты и генетические эффекты называются стохастическими (т. е. вероятностными, случайными). Особенность стохастических реакций заключается в случайной, вероятностной природе появления эффекта. Это означает, что от дозы зависит не тяжесть и глубина поражения, а лишь вероятность его возникновения, т. е. с ростом дозы увеличивается частота возникновения рака.
Механизм возникновения стохастических реакций - это двойной разрыв хромосом соматических клеток разных органов и тканей, что ведет к злокачественным новообразованиям, или двойной разрыв хромосом в половых клетках, что ведет к появлению генетических эффектов.
Появление тех или иных эффектов облучения в организме теплокровных животных зависит от ряда факторов:
1. От величины дозы.
2. От вида излучения (-, -, -частицы, нейтроны, рентгеновское излучение) и способа облучения (внешнее или внутреннее).
3. От длительности и дробности излучения, т. е. от мощности дозы. Если одну и ту же дозу давать более дробно, то средняя смертельная доза снижается.
4. От объема облучаемых тканей. Чем больше объем облучаемых тканей, тем более выражен эффект действия ИИ. 600 бэр - абсолютно смертельная доза при облучении всего тела человека. Если же облучить одномоментно только кисть дозой 600 бэр, возникает только легкий дерматит.
5. От радиочувствительности и функционального значения облучаемых органов.
В зависимости от радиочувствительности выделяют три группы критических органов, т. е. органов, которые наиболее поражаются в результате ИИ, или преимущественного накопления радионуклидов (при внутреннем облучении), или в результате максимальной радиочувствительности (при внешнем облучении):
I группа - все тело, гонады, красный костный мозг (сейчас некоторые относят сюда и эпителий тонкого кишечника);
II группа - все внутренние органы;
III группа - кожа, предплечья, кисти, лодыжки.
От функционального значения органа, т. е. насколько важна эта функция для жизнедеятельности организма в целом, также зависит характер ответа организма.
6. От индивидуальных особенностей организма человека, которые определяются:
- полом (женщины, особенно в репродуктивном периоде, более чувствительны к воздействию ИИ, так как красный костный мозг работает более интенсивно);
- возрастом (наиболее чувствителен плод от 5 до 12 нед., максимальная чувствительность у новорожденного, по мере роста ребенка чувствительность к ИИ снижается). Минимальная радиочувствительность - с 18-20 до 60 лет. После 60 лет чувствительность к ИИ повышается, так как со старением ослабевают механизмы организма;
- функциональным состоянием организма. В состоянии нервно-психического возбуждения чувствительность к ИИ повышается, так как увеличивается интенсивность обмена веществ, а во время сна чувствительность организма к ИИ минимальна.
7. От условий внешней среды (микроклимат, перепады давления, содержание кислорода во внешней среде). Чем больше кислорода во внешней среде, тем больше чувствительность организма к ИИ, так как чем больше кислорода в организме, тем более активно образуются в организме свободные радикалы.
Дозы облучения до 1 миллизиверта (мЗв) называют малыми дозами. Воздействие таких доз на организм сводятся только к возрастанию риска возникновения стохастических эффектов. Сейчас во всем мире принята концепция беспороговости облучения, т. е. любая доза ИИ, как бы мала она ни была, является потенциально опасной для здоровья.
Для этой гипотезы существует определенная материальная основа: чтобы возникла потенциальная опасность стохастических эффектов, должен произойти двойной разрыв хромосом. Для этого нужна энергия 70 эВ, а один фотон гамма-излучения имеет энергию
10 000 эВ.
Но доказать существование стохастических реакций экспериментально невозможно. Их существование можно подтвердить только эпидемиологическими наблюдениями значительного контингента населения в течение нескольких поколений.
9.4. ОБЕСПЕЧЕНИЕ РАДИАЦИОННОЙ
БЕЗОПАСНОСТИ ПЕРСОНАЛА, ПАЦИЕНТОВ И НАСЕЛЕНИЯ ПРИ МЕДИЦИНСКОМ ОБЛУЧЕНИИ
9.4.1. МЕДИЦИНСКОЕ ОБЛУЧЕНИЕ НАСЕЛЕНИЯ
Лучевая диагностика и лучевая терапия являются одной из наиболее эффективных, масштабных и динамично развивающихся отраслей здравоохранения любой страны, включая Россию. Более 80 % всех диагнозов устанавливается с ее помощью. В настоящее время в мире в условиях продолжающейся технологической революции происходит качественное совершенствование лучевой диагностики и лучевой терапии.
Применение источников ионизирующего излучения в медицинских целях (в основном в рентгенодиагностике) является одним из ведущих факторов радиационного воздействия на население. Причем именно здесь кроются огромные резервы снижения годовой эффективной коллективной дозы облучения населения России. Так, уменьшение дозы медицинского облучения всего на 10 % (что вполне реально) по своему эффекту равносильно полной ликвидации всех других искусственных источников радиационного воздействия на население, включая атомную энергетику.
Медицинское облучение, согласно "Нормам радиационной безопасности 99/2009", это:
- облучение, которому подвергаются пациенты при проведении медицинской диагностики и лечения;
- облучение, которому подвергаются практически здоровые лица при проведении медицинских профилактических рентгенологических исследований и в медико-биологических исследованиях;
- облучение лиц, проходящих медицинские обследования в связи с профессиональной деятельностью или в рамках медико-юридических процедур;
- облучение, которому добровольно подвергаются лица, оказывающие помощь и осуществляющие уход за пациентами, кроме профессионального облучения медицинских работников.
Таким образом, медицинское облучение охватывает практически все население России.
Все виды и методы медицинского облучения пациентов относятся к медицинской радиологии, которая включает в себя лучевую терапию, лучевую диагностику и ядерную медицину.
Ядерная медицина - это радионуклидная диагностика и терапия с помощью открытых ИИИ.
Радионуклидная диагностика - это:
• дигностика in vivo, т. е. когда радиофармацевтический препарат вводится в организм пациента;
• in vitro, когда биологические среды исследуются с помощью радиофармацевтического препарата в пробирке.
Лучевая терапия разделяется на:
- дистанционную (рентгеновское, нейтронное, гамма-излучение и др.), т. е. терапия с помощью излучений высоких энергий;
- контактную (брахитерапия). Делится на внутриполостную и внутритканевую;
- радионуклидную.
Методы лучевой диагностики включают в себя лучевую диагностику с применением ИИИ (рентгенодиагностика) и нерадиационные методы (ультразвуковая, магнитно-резонансная диагностика и др.).
Рентгеновская диагностика - это совокупность методов диагностики, в которых для целей визуализации внутренних органов используется рентгеновское излучение, источником которого является рентгеновская трубка.
Рентгеновская диагностика разделяется на:
1. Рутинные исследования, в том числе детские, стоматологические и др.
Рутинные исследования в свою очередь делятся в зависимости от способов получения изображения, методов обеспечения радиационной безопасности персонала и пациентов, дозовых нагрузок на пациента на следующие основные виды: рентгеноскопия, рентгенография, флюорография и др.
Рентгеноскопия - непосредственное визуальное наблюдение внутренних органов на усиливающем экране; характеризуется повышенными дозовыми нагрузками как на пациента, так и на персонал. Рентгеноскопия применяется достаточно редко, например для исследования желудочно-кишечного тракта.
Рентгенография - получение изображения на рентгеновской пленке, которая должна пройти все этапы фотообработки. С помощью рентгенографии устанавливается большая часть диагнозов.
Флюорография - получение изображения на флюоресцентном экране, и далее изображение фотографируется с помощью фотоаппарата. Для этого метода характерны повышенные дозовые нагрузки на пациента и относительно низкая информативность. С помощью флюорографии в России проводятся массовые профилактические обследования по поводу туберкулеза легких. Иногда проводится и диагностическая флюорография, что не является
оптимальным методом как в отношении диагностической информации, так и в плане дозовых нагрузок на пациента. 2. Специальные исследования:
2.1. С введением контрастного вещества, стоматология, маммография, остеоденситография и др.
2.2. Компьютерная томография (КТ).
2.3. Интервенционные процедуры: диагностические, терапевтические, комбинированные.
2.4. Комбинированные: компьютерная томография и магнитно-резонансная томография; компьютерная томография и позитронно-эмиссионная томография (ПЭТ) и др.
В конце XX в. произошла технологическая революция в рентгенотехнике: появились цифровые рентгеновские аппараты, дающие минимальную лучевую нагрузку как на пациента, так и на персонал, и открывающие новые возможности в диагностике. Появились новые средства визуализации внутренних органов человека: компьютерная томография, интервенционные методики, позитрон-но-эмиссионная томография и др. Известная закономерность, что чем выше информативность рентгенорадиологических исследований, тем больше доза у пациента, приводит к тому, что эффективность диагностики и лечения пациента (сохранение его здоровья) сопряжена с более высокой дозой и, соответственно, риском стохастических эффектов.
Компьютерная томография является одним из наиболее эффективных и динамично развивающихся видов рентгенологии. Суть метода - в послойном сканировании внутренних органов. Сочетание компьютерного томографа с компьютерной техникой позволяет сопоставлять и анализировать различные виды (в том числе объемные) изображений, передавать их на расстояние и т. д. Уровни облучения пациентов при использовании компьютерной томографии значительно превышают таковые при обычных рентгено-диагностических методах.
К интервенционным исследованиям относят рентгенологические исследования, характеризующиеся сложностью проведения и введением в организм дополнительных веществ и приспособлений. Как правило, это хирургические вмешательства, проводимые чрес-кожным доступом под контролем методов лучевой визуализации с использованием специальных инструментов. Эти исследования подразделяются на два класса: диагностические и терапевтические. Большую часть диагностических исследований занимает ангиография - интервенционное исследование сосудов. Терапевтические интервенционные исследования представляют собой рентгеноло-
гические исследования, совмещенные с хирургическими лечебными манипуляциями. Они являются эффективными с точки зрения постановки диагноза, наименее травматичными и экономически обоснованными по сравнению с традиционно используемым хирургическим вмешательством.
В рентгенодиагностике можно выделить два направления:
1. Профилактическое - проводится с целью профилактики различных заболеваний (туберкулеза легких, рака молочной железы, остеопороза и т. д.).
2. Диагностическое.
Отличительные особенности медицинского облучения:
- медицинское облучение характеризуется очень высокой мощностью дозы, в миллион раз превосходящей природное облучение;
- оказывает воздействие, как правило, на больной и ослабленный организм, поэтому может оказаться более патогенным;
- данный вид облучения преимущественно воздействует на одни и те же радиочувствительные органы;
- более часто облучаются группы повышенного риска: дети, люди репродуктивного возраста.
Ионизирующие излучения при воздействии на организм человека могут вызвать два вида эффектов, которые клинической медициной относятся к болезням: детерминированные пороговые эффекты (лучевая болезнь, лучевой дерматит, лучевая катаракта, лучевое бесплодие, аномалии в развитии плода и др.) и стохастические (вероятностные) беспороговые эффекты (злокачественные опухоли, лейкозы, наследственные болезни).
В современных условиях основным "поставщиком" радиационных поражений человека (как детерминированного, так и стохастического характера) является ряд медицинских рентгенорадио-логических процедур, а не атомная промышленность и энергетика. Именно этот аспект должен учитываться при построении системы защиты, планировании аварийного реагирования и мониторинга доз и мощностей доз облучения человека в XXI в.
При диагностических исследованиях тканевые дозы у пациентов, как правило (за исключением некоторых интервенционных исследований), находятся в области стохастических радиобиологических эффектов (риск индукции рака и генетических эффектов) и намного ниже порогов детерминистских тканевых реакций. Напротив, при лучевой терапии целью является уничтожение злокачественных новообразований большими дозами радиации, лучевые тканевые реакции соседних органов и тканей практически неизбежны.
9.4.2. ПРИНЦИПЫ ЗАЩИТЫ ПЕРСОНАЛА ПРИ РАБОТЕ С ИИИ В МЕДИЦИНЕ
Облучение персонала при работе с ИИИ в медицине относится к техногенному облучению. Однако защита персонала важна для обеспечения радиационной безопасности при эксплуатации ИИИ в медицине.
Система радиационной защиты включает в себя комплекс разнообразных мероприятий:
- планировочно-конструктивные меры (выбор участка радиологического отделения, особенности внутренней планировки помещений, размещение специального оборудования, защитных устройств, защитных конструкций);
- индивидуальная защита персонала и пациентов, текущий са-нитарно-дозиметрический контроль работников, пациентов, обстановки, окружающей среды.
Радиационная защита регламентируется законодательными документами. Организационные мероприятия включают в себя строгий отбор кадров, повышение профессионального мастерства, точное соблюдение всех правил работы с радиоактивными веществами, высокую исполнительскую и трудовую дисциплину персонала.
Конкретная система защиты будет зависеть от типа источника и вида излучения.
При медицинском облучении используются: источники радио-нуклидные открытые; источники радионуклидные закрытые; устройства, генерирующие ионизирующие излучения.
Закрытый источник - ИИИ, устройство которого исключает попадание радиоактивных веществ в окружающую среду в условиях применения и износа, на которые он рассчитан. Закрытые источники опасны в отношении внешнего облучения.
Открытый источник - ИИИ, при использовании которого возможно попадание содержащихся в нем радиоактивных веществ в окружающую среду, а следовательно, поступление в организм человека. Открытые источники опасны как в отношении внешнего, так и внутреннего облучения в результате попадания радиоактивных веществ внутрь организма, чаще всего с вдыхаемым воздухом, в меньшей степени эти вещества заглатываются при загрязнении кожи рук и лица.
Устройства, генерирующие излучения, - это электрофизические устройства, в которых генерация ионизирующего излучения происходит в результате каких-либо физических процессов и только тогда, когда прибор включен. Эти установки представляют опасность только в отношении внешнего облучения.
При работе с закрытыми ИИИ и устройствами, генерирующими излучения, система радиационной защиты направлена на максимальное снижение внешнего излучения. Основные принципы защиты от внешних излучений: защита количеством, временем, расстоянием, экраном.
Основные принципы защиты при работе с открытыми радиоактивными веществами: при внешнем излучении используются все способы защиты, применяемые при работе с закрытыми ИИИ (защита количеством, временем, расстоянием, экранами).
Работа с открытыми радиоактивными веществами должна исключать их поступление в окружающую среду. Это достигается рациональной планировкой (строгое разделение помещений на ра-диационно "грязные" и "чистые", создание поточности помещений) и оборудованием помещений (соответствующие покрытия, неадсорбирующие радиоактивные вещества, в основном пластик; простая по конструкции, легко моющаяся мебель и т. д.), са-нитарно-техническими устройствами по удалению и дезактивации жидких, твердых и газообразных радиоактивных отходов, максимальной механизацией и автоматизацией рабочих операций. Для герметизации аппаратуры используют различные камеры-боксы и вытяжные шкафы. Образующиеся радиоактивные отходы должны дезактивироваться: газообразные путем очищения через соответствующие фильтры, жидкие выстаиванием и разбавлением. Твердые отходы собирают в специальные емкости для отправления на централизованный пункт захоронения радиоактивных отходов.
Необходимо исключить загрязнение кожи рук и лица персонала, а также рабочих поверхностей. Для этого используют индивидуальные средства защиты, санитарную обработку поверхностей, кожных покровов и индивидуальных средств защиты. К индивидуальным средствам защиты относятся спецодежда, спецобувь, средства защиты органов дыхания, глаз и рук. Персонал должен соблюдать правила личной гигиены и техники безопасности.
При работе с открытыми радиоактивными источниками обязательны дозиметрический контроль и медицинское наблюдение за здоровьем персонала. Контролируют мощность дозы всех видов излучения на рабочих местах, в смежных помещениях и на территории учреждения, индивидуальные дозы облучения персонала, загрязнения рабочих поверхностей, кожных покровов, одежды, содержание аэрозолей и радиоактивных газов в воздухе.
Основным нормативным документом, регламентирующим облучение персонала, пациентов и населения от ИИИ в России, являются
"Нормы радиационной безопасности 99/2009" (НРБ-99/2009), пришедшие на смену старым (НРБ-99), утратившими силу в 2009 г.
Согласно НРБ-99/2009, облучение персонала при эксплуатации ИИИ в медицине относится к техногенному облучению и нормируется как техногенное облучение персонала. Для работников (персонала) средняя годовая эффективная доза равна 20 мЗв (0,02 Зв) или эффективная доза за период трудовой деятельности (50 лет) - 1000 мЗв (1 Зв); допустимо облучение в годовой эффективной дозе до 50 мЗв (0,05 Зв) при условии, что средняя годовая эффективная доза, исчисленная за пять последовательных лет, не превысит 20 мЗв (0,02 Зв). Для женщин в возрасте до 45 лет эквивалентная доза на поверхности нижней части живота не должна превышать 1 мЗв (0,001 Зв) в месяц.
9.4.3. РЕГУЛИРОВАНИЕ РАДИАЦИОННОЙ БЕЗОПАСНОСТИ ПАЦИЕНТОВ И НАСЕЛЕНИЯ ПРИ МЕДИЦИНСКОМ ОБЛУЧЕНИИ
Радиационная безопасность населения, персонала и пациентов базируется на следующих основных принципах радиационной безопасности:
- принцип нормирования (непревышение допустимых пределов индивидуальных доз облучения граждан от всех ИИИ);
- принцип обоснования (запрещение всех видов деятельности по использованию ИИИ, при которых полученная для человека и общества польза не превышает риск возможного вреда, причиненного дополнительным облучением);
- принцип оптимизации (поддержание на возможно низком и достижимом уровне с учетом экономических и социальных факторов индивидуальных доз облучения и числа облучаемых лиц).
Эти принципы радиационной безопасности лежат в основе всех законодательных и регламентирующих документов в области радиационной гигиены.
Регулирование медицинского облучения пациентов в России базируется на документах МКРЗ, МАГАТЭ и в меньшей степени ВОЗ. Основные вопросы радиационной защиты при медицинском облучении рассмотрены в новой базовой Публикации МКРЗ-103 и последующей Публикации МКРЗ-105, специально посвященной этим вопросам. Новые "Нормы радиационной безопасности 99/2009" в большой степени учитывают положения 103 и 105 Публикаций МКРЗ.
Облучение пациентов всегда преднамеренно и предназначено принести им пользу, поскольку является способом получения диаг-
ностической информации или инструментом лечения. Поэтому принципы и методы регулирования медицинского облучения должны быть, прежде всего, соразмерны медицинским целям. Иными словами, регулирование не должно препятствовать оказанию медицинской помощи. Регулирующие положения для ограничения медицинского облучения формулируются достаточно гибко, чтобы допускать их адаптацию к развивающимся технологиям или изменяющимся условиям в радиологической медицинской практике.
Медицинское облучение пациентов требует более детальной процедуры обоснования своего применения путем взвешивания пользы и сопутствующего вреда от облучения самого пациента, медицинского персонала и других лиц.
Медицинское облучение относится к ситуациям планового облучения, но включает возможность возникновения незапланированных и аварийных ситуаций, т. е. потенциальное облучение.
Существенные отличия защиты пациентов от защиты персонала или населения заключаются в следующем:
• принцип обоснования применяется к обоснованию применения конкретного метода исследования с помощью ИИИ при данном заболевании и к конкретному пациенту для обоснования применения данной радиологической процедуры с учетом истории болезни пациента;
• при оптимизации защиты пациента учитывается тот факт, что вред и польза приносятся одному и тому же лицу. Поэтому ограничения доз для пациентов не применяются, а средством оптимизации радиологической практики является:
- использование контрольных (справочных) диагностических уровней;
- внедрение в практику программ контроля качества работы персонала и оборудования;
- отыскание приемлемого компромисса между высоким качеством изображения и низкими дозами облучения пациентов;
- применение защиты пациента в виде фильтрации рентгеновского излучения, диафрагмирования и индивидуальных средств защиты;
• если практическая деятельность оправдана и защита оптимизирована, то дозы, получаемые пациентами, будут настолько малы, насколько это согласуется с медицинскими целями. Любое дальнейшее сокращение облучения может быть лишь в ущерб пациентам из-за снижения качества диагностики. Поэтому пределы доз не применяются при медицинском облучении пациентов, в отличие
от планового профессионального облучения и облучения населения от техногенных ИИИ.
Обоснование использования отдельных радиологических процедур в медицинской практике является прерогативой органов здравоохранения в содружестве с сообществом врачей и регулирующими органами. Результатом процедур такого обоснования во многих странах стала разработка стандартов (протоколов) проведения диагностических и терапевтических процедур. В этих стандартах указываются обоснованные и даже оптимальные режимы проведения соответствующих процедур и основные характеристики качества изображения. Приемлемый компромисс между высоким качеством изображения и низкими дозами облучения пациентов, как правило, достигается с помощью разумной стандартизации радиологических исследований и последующими рекомендациями по использованию в медицинской практике оптимизированных режимов проведения рентгенорадиологического исследования (без ухудшения качества диагностической информации). К сожалению, в России до сих пор нет стандартизации проведения рентгенорадиоло-гических исследований, хотя необходимость этого декларируется в регулирующих документах. Официально утвержденных отечественных руководств, содержащих как диагностические, так и дозиметрические требования к проведению радиологических процедур, нет. Практические врачи до сих пор пользуются научной литературой в виде различных атласов рентгенологических укладок, часто давно устаревших, или рекомендациями поставщиков рентгеновского оборудования в отношении физико-технических параметров рентгенорадиологических исследований.
Следует отметить, что обоснование применения рентгенорадио-логических процедур в случаях, когда основной целью их использования не является обеспечение максимальной пользы пациенту (например, юридические цели), требует особого внимания.
Обоснование рентгенорадиологических процедур проводится с учетом приоритетного использования альтернативных (нетра-диационных) методов, к которым относятся такие методы лучевой диагностики, как ультразвуковая диагностика, магнитно-резонансная томография и др.
Основная цель оптимизации защиты пациента при диагностических и терапевтических процедурах состоит в том, чтобы обеспечить максимальное превышение выгоды по сравнению с вредом с учетом социальных и экономических факторов. Дозы при медицинском облучении должны быть минимально необходимыми для достижения требуемой диагностической цели или минимальными
по отношению к облучаемой здоровой ткани для достижения требуемой терапевтической цели.
Поскольку пациенты сознательно облучаются источниками излучения, оптимизация защиты может быть сложной и не обязательно означает сокращение доз, поскольку приоритет нужно отдавать получению надежной диагностической информации или достижению терапевтического эффекта соответственно.
При медицинском облучении вред и пользу получает одно и то же лицо. Поэтому нормирование не применяется по отношению к пациентам. Оптимизация защиты пациентов осуществляется с помощью контрольных диагностических уровней, которые служат средством для оценки, является ли уровень облучения пациента существенно большим или малым для получения необходимой диагностической информации. Дозовые ограничения применяются в отношении лиц, обеспечивающих уход за пациентами, а также в отношении исследователей, которые не получают никакой прямой пользы от облучения, и лиц, подвергающихся облучению в целях медико-юридической экспертизы.
При отсутствии широкомасштабных национальных исследований можно использовать значения диагностических уровней, приведенных в Основных стандартах безопасности (Приложении III МОНБ) МАГАТЭ, в качестве основы при оценке характеристик диагностического оборудования для радиографии, рентгеноскопии и ядерной медицины. Следует, правда, принимать во внимание условия, при которых они были определены, и то, что они подходят только для типичных взрослых пациентов.
Так как диагностические уровни предназначены, чтобы применяться гибко, с тем чтобы допускать более высокие уровни облучения, если они предписаны в результате обоснованного клинического заключения, то превышение диагностических уровней для доз конкретных пациентов не является нарушением требований. Однако неоднократные и существенные превышения диагностических уровней могут указывать на наличие существенной проблемы или могут быть следствием аварийного медицинского облучения, и в этих случаях требуется проведение расследования.
Ограничения доз не применяются при медицинском облучении пациентов. Тем не менее ограничение доз применяется для лиц, которые сознательно и добровольно помогают в уходе за пациентами, и добровольцев в рамках программ медико-биологических исследований. НРБ-99/2009 устанавливают, что для лиц, которые сознательно и добровольно помогают в уходе за пациентами, должны быть созданы условия, при которых облучение в дозе 5 мЗв
за сеанс диагностики или лечения было бы маловероятно. В случае, если таким лицом является ребенок, граничная доза должна быть уменьшена до 1 мЗв.
При проведении медицинских рентгенорадиологических обследований лиц в связи с профессиональной деятельностью или в рамках медико-юридических процедур, а также научных исследований практически здоровых лиц годовая эффективная доза не должна превышать 1 мЗв. Непревышение дозы в 1 мЗв установлено и для профилактических обследований населения.
Для того чтобы ограничить облучение членов семьи пациента, прошедшего курс лечения с применением закрытых или открытых радионуклидных источников, а также лиц из населения, такой пациент не выписывается из больницы до тех пор, пока активность радионуклидов в его организме не станет ниже уровней, указанных в НРБ-99/2009. При необходимости такому пациенту даются письменные инструкции относительно контактов с другими лицами и соответствующих мер предосторожности для обеспечения радиационной защиты.
В НРБ-99/2009 указывается на необходимость контроля доз облучения пациентов, причем контроль за медицинским облучением пациентов возлагается на администрацию органов и учреждений здравоохранения.
Документом, разъясняющим, как следует выполнять требования и нормативы, изложенные в НРБ-99/2009, являются "Основные санитарные правила обеспечения радиационной безопасности (ОСПОРБ-99)", в которых медицинскому облучению посвящен раздел"Радиационная безопасность пациентов и населения при медицинском облучении". Здесь аспекты применения медицинского облучения освещены более подробно и большей частью касаются пациентов, а не других категорий лиц.
Медицинское облучение пациентов с целью получения диагностической информации или терапевтического эффекта проводится только по назначению врача и с согласия пациента. Окончательное решение о проведении соответствующей процедуры принимает врач-рентгенолог или врач-радиолог.
Для рентгенорадиологических медицинских исследований и лучевой терапии должна использоваться аппаратура, зарегистрированная в Минздраве России, включенная в реестр медицинских изделий для медицинского применения в Российской Федерации и имеющая санитарно-эпидемиологическое заключение.
Важным элементом повышения эффективности медицинского применения ИИИ и одновременно регулирования облучения являются
регулярные проверки качества работы медицинского оборудования, в первую очередь проверка эксплуатационных параметров во избежание облучения пациентов без последующей постановки правильного диагноза из-за некорректной работы оборудования. Также при установке нового оборудования должен опытным путем достигаться компромисс между качеством изображения, достаточным для получения диагностической информации, и низкими дозами у пациентов.
Частные вопросы регулирования медицинского облучения, дозиметрического контроля, расчета доз облучения пациентов изложены в различных нормативных и методических документах Рос-потребнадзора:
• СанПиН 2.6.1.1192-03 Гигиенические требования к устройству и эксплуатации медицинских рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований;
• МУ 2.6.1.1892-04 Гигиенические требования по обеспечению радиационной безопасности при проведении радионуклидной диагностики с помощью радиофармпрепаратов;
• МУ 2.6.1.2043-06 Гигиенические требования к размещению и эксплуатации радиовизиографов в стоматологических кабинетах;
• МУК 2.6.1.1797-03 Контроль эффективных доз облучения пациентов при медицинских рентгенологических исследованиях;
• МУ 2.6.1.1182-05 Организация и проведение радиационного контроля в рентгеновских кабинетах;
• МУК 2.6.1.1798-03 Оценка, учет и контроль эффективных доз облучения пациентов при проведении радионуклидных диагностических исследований;
• Форма статистического наблюдения ? 3-ДОЗ "Сведения о дозах облучения пациентов при проведении медицинских рентгено-радиологических исследований", утвержденная Росстатом в 2007 г.
Как и регулирующие отечественные документы более высокого уровня (НРБ-99, ОСПОРБ-99), перечисленные документы, относящиеся к отдельным группам рентгенорадиологических диагностических исследований, недостаточно отражают современную международную методологию радиационной защиты при медицинском облучении и требуют значительной модернизации и дополнения.
9.4.4. СОСТОЯНИЕ И ТЕНДЕНЦИИ МЕДИЦИНСКОГО ОБЛУЧЕНИЯ В МИРЕ И В РОССИИ
Вклад медицинского облучения среди техногенных источников излучения в общее облучение населения составляет более чем 95 %. В 58 странах с развитым здравоохранением (включая Россию)
сосредоточено около 70 % ресурсов медицинской рентгенорадио-логической практики. Средняя индивидуальная доза медицинского облучения населения в этих странах составляет около 1,4 мЗв/чел., а частота рентгенорадиологических исследований (РРИ) - 1,7 исследований на человека. В настоящее время в мире ежегодно выполняется около 2 млрд рентгенологических исследований, более 30 млн медицинских исследований с использованием радиофармацевтических препаратов и более 6 млрд радиотерапевтических процедур. Как количество медицинских исследований, так и доза медицинского облучения за счет увеличения числа высокоинформативных исследований, в частности томографических, постоянно растут.
Развитие медицинского облучения в мире характеризуется двумя разнонаправленными тенденциями: снижением дозы от стандартных исследований за счет совершенствования рентгеновского оборудования (в частности, использования цифровых рентгеновских аппаратов) и увеличением ее вследствие внедрения новых высокоинформативных технологий - компьютерной томографии и интервенционных (рентгенохирургических) процедур. Вторая тенденция доминирует, и в итоге дозы растут, причем быстро и значительно. Это наглядно видно на примере медицинского облучения в США, где средняя годовая доза за последние годы возросла в 6 раз с 0,5 до 3,1 мЗв, в основном вследствие широкого использования компьютерной томографии. В 2006 г. средняя доза медицинского облучения впервые превысила среднюю дозу от природных и других техногенных источников и достигла 3 мЗв.
Медицинское облучение населения Российской Федерации по вкладу в коллективную дозу стоит на втором месте после природного облучения и составляет в среднем по России 20 % (от 4 до 32% в различных субъектах РФ). Лучевая терапия в оценке общего медицинского облучения населения не учитывается в силу относительно небольшого контингента населения, подвергающегося терапии с использованием ИИИ, хотя сопровождается большими точечными дозами (рис. 9).
Постановлением Правительства РФ от 16.06.1997 г. ? 718 "О порядке создания единой государственной системы контроля и учета доз облучения граждан", во исполнение статьи 18 Федерального закона "О радиационной безопасности населения" в России создана и функционирует Единая система контроля и учета доз облучения населения Российской Федерации (ЕСКИД).
В рамках ЕСКИД имеется федеральная государственная форма статистического наблюдения ? 3-ДОЗ для учета доз облуче-
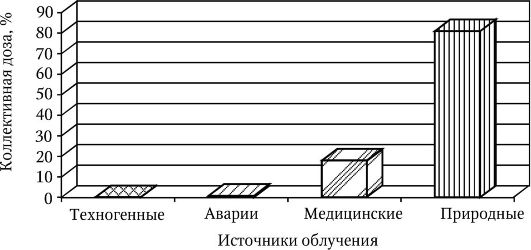
Рис. 9. Вклад различных ИИИ в коллективную эффективную дозу облучения населения РФ
ния пациентов; создан и функционирует Федеральный банк данных по дозам медицинского облучения на базе НИИ радиационной гигиены имени профессора П. В. Рамзаева Роспотребнадзора. Каждое лечебно-профилактическое учреждение ежегодно обязано представлять отчет об уровнях облучения пациентов по форме ? 3-ДОЗ.
Проблема обеспечения 100 % контроля доз облучения пациентов при проведении медицинских рентгенорадиологических исследований является на сегодняшний день одной из важнейших. Ее решение станет еще одним шагом на трудном пути повышения радиационной безопасности населения при медицинском облучении.
По итогам ЕСКИД в 2008 г. суммарное количество всех диагностических рентгенорадиологических процедур достигло 203,4 млн, это означает, что в среднем на 1 жителя России приходится 1,4 процедуры. Реальное же количество данных процедур достигает в некоторых субъектах РФ до 5,3 (республика Бурятия); 1,96 (Санкт-Петербург); 1,7 (Алтайский край) на одного жителя. В Великобритании, например, где наиболее высок уровень радиационной безопасности при медицинском использовании ИИИ, этот показатель составляет в среднем 0,6, т. е. в России имеет место неоправданно большое число клинически необоснованных "ритуальных" назначений пациентов на рентгенорадиологические исследования. Это означает, что принцип обоснования применяется не в достаточной степени.
Коллективная годовая эффективная доза облучения населения Российской Федерации за счет диагностического использования
медицинских ИИИ в 2006 г. составила 112,9 тыс. чел.-Зв, что соответствует средней индивидуальной дозе 0,80 мЗв/чел. в год в среднем на одного жителя России.
Такая годовая доза медицинского облучения населения России с учетом общепринятой линейной беспороговой концепции биологического действия ионизирующего излучения на организм человека может привести в последующие годы жизни облученных к возникновению более 10 тыс. случаев дополнительных злокачественных новообразований. А если учесть, что медицинское облучение реализуется как острое, эту цифру следует увеличить вдвое.
Прослеживается постепенное снижение к 2009 г. средних индивидуальных и коллективных доз медицинского облучения населения России. Такая тенденция объясняется все большим применением рентгенодиагностической техники с цифровой технологией обработки изображения и еще недостаточным внедрением в России компьютерной томографии и интервенционных методик.
Средняя доза на наиболее распространенные виды исследований в мЗв/на процедуру составляет: флюорография - 0,44; рентгенография - 0,32; рентгеноскопия - 5,45; компьютерная томография - 5,71; радионуклидная диагностика - 3,49.
Наибольший вклад в дозы медицинского облучения в России приходится на рентгенографию (35 %) и флюорографию (29 %). Большой вклад в коллективную дозу вносит и рентгеноскопия - 18 %, компьютерная томография - 9,6 %; радионуклидная диагностика - 1,9 %; прочие - 6,4 %.
Таким образом, значительную часть рентгенологических исследований составляют профилактические обследования населения, в частности массовые флюорографические пленочные исследования легких по поводу выявления туберкулеза легких, давно ликвидированного в развитых странах. В России проводится неоправданно много диагностических флюорографий (7,4 %), а в некоторых регионах - наиболее дозообразующих рентгеноскопических исследований, столь значительное количество которых объясняется зачастую отсутствием рентгеновской пленки. Следует отметить, что в экономически развитых странах флюорография как метод диагностики давно не применяется.
Итак, уровень облучения пациентов и самого персонала обусловлен, с одной стороны, видом и локализацией рентгенорадиологи-ческого исследования, а с другой - аппаратурным обеспечением и квалификацией персонала, соблюдением правил и норм радиационной безопасности, ответственностью, особенно в отношении оправданности назначения рентгенорадиологических процедур.
Среди развитых стран средний уровень медицинского облучения в России в настоящее время является одним из самых низких, около 0,8 мЗв на человека в год. По аналогии с Европой ожидается значительный рост дозовых нагрузок на население за счет увеличения числа высокодозообразующих рентгенологических процедур, таких как компьютерная томография и интервенционные методы исследования. По состоянию и уровню развития лучевой диагностики Россия пока отстает от других развитых стран, и есть необходимость и возможность не допустить повторения ситуации, сложившейся в США, где дозы за счет компьютерной томографии достигли уровня природного облучения, а пойти по пути Великобритании. Здесь средняя годо
